本日、一宮市立西成中学校で開かれた「地域の方から学ぶ会」におきまして、当院感染対策室・長瀬師長が講師を務めました。

【開催概要】
テーマ:「職業」について~17年目の看護師が語る~
日時:平成29年2月7日(火)
場所:一宮市立西成中学校
講師:長瀬仁(一宮西病院 感染対策室・感染管理認定看護師)

2025年以降の「超高齢社会」を担う子供たちに、医療従事者の必要性や、看護師という仕事の喜び・やりがい・厳しさを、丁寧に語りました。
三次元動作解析装置『キネマトレーサー』導入!

人間の動作を三次元的にコンピューターに取り込んで、数値化・見える化を実現する装置で、近年では、スポーツでの動きの比較や、リハビリテーションにおける回復過程の診断や評価などに用いられます。また、筋電図測定装置との併用により、客観的・具体的にリハビリの効果を測定し、分析ができます。リハビリの効果を”見える化”することで、患者さまの意欲向上に繋がります。
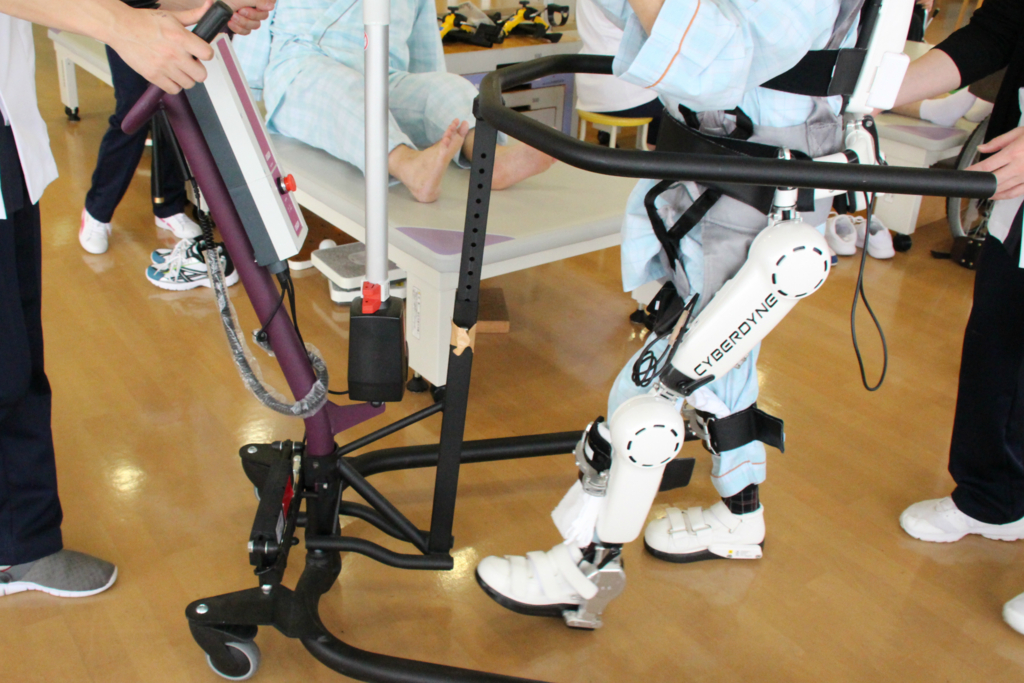
免荷式リフトPOPO(ポポ)導入!
リフト機能で安全に立ち上がり、免荷機能で負担を軽減して歩行することが出来る歩行訓練器です。転倒するリスクを減らし、意欲的に歩行訓練に取り組むことができます。
[適応症例]
・脳卒中後の片まひの方
・足の骨折後の荷重制限のある方
・変形性の関節疾患があり歩行に痛みを伴う方
・足の筋力低下に伴い歩行に不安のある方など
これまでにない歩行訓練を実現し、立ち上がって歩行することへの「不安」と「負担」を軽減します。

プロフェッショナル論~働く上でのこだわり~
医師に求められる要素は大別すると、「技術」「知識」「姿勢」であると考えています。私は臨床医として‘この患者様が自分の親なら、兄弟なら、子供ならばどういう治療法を選択するのか’という事を常に考えています。その為には「技術」である手術のみならず、抗癌剤なども含めた最新の治療法の「知識」も必要となってきます。ゆえに学会・勉強会へは積極的に参加し、日々「知識」の向上に努めています。「技術」である手術に関しては、鏡視下手術や高難度な拡大手術は長時間になることもありますが「止まない雨はない。終わらない手術はない」と自分に言い聞かせ、術後の元気な患者様のお顔を思い浮かべ、最後まで粘り強く手術に取り組んでいます。「姿勢」に関しては、患者様は医師個人を選んで来院されるのではなく、一宮西病院を選んで来て下さっているのだと、常に肝に銘じています。患者様一人一人を外科チーム全員で診ていこうという姿勢を常に持っていたいですし、若い医師にはそのように指導しています。自分の患者様以外でも“優しく声をかける”当たり前ですがそんな些細なことが大切だと思っています。

明日への挑戦~自らに課している要求~
相反する2つの治療に、日々挑んでいきたいと考えています。1つ目は、腹腔鏡手術を含めた低侵襲治療です。こんにち、鏡視下手術は目覚ましい進歩を遂げており、メリットである回復が早い、整容性が良いことは間違いのない所となっています。当院も1つでも多くの疾患に適応を広げていきたいと考えています。2つ目は、超進行癌の切除、肝胆膵領域の手術、骨盤内臓器全摘術、難治な再発癌に対する切除術など、高度な技術が要求される拡大手術で、根治性を重視し積極的に行いたいと考えています。実際、これらの手術時間は長く、術後管理にも時間を費やしますが、協力してくださっている手術室スタッフ、その他の医療スタッフの方々には心から感謝しています。私は、低侵襲治療から拡大手術までの数多くの選択肢の中から、多種多様な疾患・病態をかかえる一人一人の患者様に対し、最善の治療方法をご提供出来るよう、常に挑戦していきます。日々進歩し続ける外科治療の流れに乗り遅れることの無いよう、良いと思う治療法はキャッチアップし、ひとつひとつ十分吟味した上で“できる”と確信したのち、どんどんチャレンジしていきたいと思っています。

理想の病院~こういう病院にしたい~
杏嶺会理念『街と人が明るく健康でいられますように』を実現するための、「職員の行動と意識の指針」を今一度思い出してください。
患者様・利用者様及び家族のために
・私たちは、高い技術への自己研鑽に励みます
・私たちは、安全のために細心の注意を払います
・私たちは、常に業務改善を目指して創意工夫します
・私たちは、チームワークで医療・福祉のサービスを提供します
・私たちは、地域との密接な連携を大切にします
・私たちは、社会規範を遵守します
全ては上記に集約されているのではないでしょうか。私は、毎月の朝礼での唱和の度、自分はしっかり出来ているのか?と自問自答しています。既存の物事を変えようとする時、大変な労力が必要になります。しかし、何か行動を起こさなければ何も変わることはありません。自分が働いている職場に誇りが持て、開業医の先生、地域の方々からも“一宮西病院で診てもらって良かった”と思っていただけるよう、より大きな信頼を得られる病院になればと思い、日々邁進しております。部署は違っても職員の皆様一人一人が“自分の職場を誇れるものにしたい”という同じ気持ちを持つことができれば、少しずつでも病院は変わっていくと確信しています。
消化器外科 部長 腹腔鏡センター長 笹本 彰紀 (ささもと あきとし)
糖尿病とはどんな病気?
血糖値を下げるホルモンである「インスリン」がうまく効かなくなり、血糖値が高くなる病気です。生活習慣と遺伝(体質)の兼ね合いで、誰にも起こりうる病気です。特に高齢化により筋肉や臓器が弱わり、糖の処理機能が低下することで発症する方が増えてきています。基本的に症状が出ることは少なく、ほとんどの方は症状がないまま進行してしまいます。そこが糖尿病の怖い所です。
「症状が出ないのに怖い」といいますと?
怖いのは「合併症」です。糖尿病になると、様々な合併症を起こすリスクが高まります。合併症は大きく、「細小血管障害」と「大血管障害」に分けられます。「細小血管障害」は「目」と「神経」と「腎臓」に影響を及ぼすものです。目は進行すると失明し、神経障害がひどくなれば足の壊疽を招き、腎臓を患って「透析」を受けられる方もいます。「大血管障害」は脳梗塞や心筋梗塞を引きおこす可能性があるものです。最近の研究では、糖尿病はいくつかのがんとも関係性があることが分かってきました。

普段の生活でできる予防は?
一言で言えば糖尿病は「生活習慣病」ですので、規則正しい生活が一番です。「バランスのとれた食事」「適度な運動」「十分な睡眠」がポイントです。最終的には体重が最も関与しますので、肥満の方は痩せなければなりません。とは言っても大幅な減量が必要なのではなく、まずは体重の5%程度の減量を目指しましょう。また睡眠不足は過食に繋がるので、くれぐれも気をつけて下さい。
最後に一言
糖尿病は受診率の低さが問題となっています。いわゆる「未治療糖尿病」の方がまだまだいます。日本全国で糖尿病の方は約1,000万人、その中の7割の方は定期的に受診していますが、残り3割の方は受診していないといわれています。その方たちがこのまま治療しなければ、合併症を引き起こし、命の危機にさらされることにもなりかねません。なぜ糖尿病を治療しないといけないかというと、「合併症を予防するため」です。まずは検査からはじめ、糖尿病と分かったら適切な治療を受けられることをお勧めします。

2016年8月より、一宮西病院ではストローク(脳卒中)チームを立ち上げました。西尾張エリアは人口規模の割に脳卒中診療がまだまだ不足している・・・という思いから発足したこの「ストロークチーム」について、脳神経外科・宮嵜部長と、神経内科・山口部長にお話を聞きました。

(山口)脳卒中チームといえば、脳神経外科医だけで構成されている病院がほとんどですが、当チームは、あえて脳神経外科と神経内科の両科で構成しています。脳神経外科は手術をするが、神経内科は手術をしません。例えば、くも膜下出血とかは手術が必要となる疾患ですが、脳梗塞は脳神経外科でないと診療できないかというと、神経内科でも診療できるのです。それは手術にならないケースが少なくないからです。確かに脳神経外科医はあらゆる病変を診療できますが、実は手術を必要としない脳梗塞は、データ上4分の3程度もあります。また、脳神経外科は手術のスキルを磨くために、かなりのストレスと体力を強いられます。医療上の安全からも見ても、手術の必要がないものは内科医が診療して、外科医は高度な治療に専念した方が機能的だと思います。術前術後の管理においても、脳神経外科は緊急オペなどで、病棟をこまめに回ることが難しい時もあります。そういう面では、手術のない神経内科が、こまめに病棟の患者さんをチェックすることで、病状の変化に早期に気づき、悪化させないこともできます。こういった経緯で、神経内科が脳卒中チームに組み込まれているわけです。
(宮嵜)神経内科がチームに入ることで、診断能力は格段にパワーアップしました。例えば、脳卒中といってもすべてが典型的な症状なわけではないので、最初に「脳卒中」と診断できるだけの知識とスキルが必要です。その点、神経内科医はいわゆる一般的な診察はもちろん、神経医学的チェック、画像の見方、エコーなどのスキルが高いです。さらには、再発予防などは神経内科医がプロフェッショナルです。また当チームでは、神経内科は外科的治療になったら「もうおまかせ」という風になるのではなくて、一緒にその治療に入ります。これによる最大のメリットは、どういう患者さんが治療適応になっているか、どういう予後なるかということを一緒に肌で感じることができるのです。それによって、内科医と外科医でディスカッションし、同じベクトルでより良い医療の提供を目指すことができます。外科的治療と内科的治療、そのどちらがメインの治療というわけではなくて、どちらも補完しあってはじめて完全な治療だと考えています。

24時間365日体制について
(宮嵜)脳神経外科と神経内科の医師を十分に確保したことにより、脳卒中に対して24時間365日迅速な対応を実現できるようになりました。でも実は、医師だけ揃っていても24時間365日、脳卒中を受入れることはできません。例えば、MRI検査ひとつとっても24時間365日撮影できない病院はまだまだあるはずです。それは放射線技師さんの人数が足りないなど理由は様々です。もちろん当院ではMRIもCTも24時間365日対応しています。そういう意味では、脳卒中チームを支えるあらゆるスタッフが十分に確保できているといえます。また当院には、開頭手術に加え、近年注目されている「脳血管内治療」を提供できる医師が複数名揃っています。それに加えて神経内科の全面的バックアップにより、予定されていた手術と平行しつつ、緊急の手術や脳血管内治療にも随時対応できるようになったのも、24時間365日体制を実現できた大きな理由です。
最新治療の血管内治療「血栓回収療法」
(宮嵜)今一番注目されている脳血管内治療法として「血栓回収治療法」があります。世界的な論文でこの治療法の有効性がはっきりと示されています。既にアメリカでは「グレードA」といって第一選択しなければならない治療としてガイドラインに定められています。当院の脳神経外科も、血管内治療の診療体制を拡充しています。特に脳梗塞では、今までなら手足の麻痺が残っていたような症例も、「血栓回収療法」で、後遺症なく歩いて帰るというケースも増えてきました。ただ、「血栓回収療法」を十分に提供できている地域はまだまだ少ないのが現状です。当院では、血管内治療ができる専門医が3名在籍しています。血管内治療医が複数人いる病院は全国にもそれ程多くないと思います。将来的には他院ともっともっと連携を図り、地域全体を包括する脳血管治療の提供ができたらいいですね。

脳卒中に対し迅速な対応を実現するには
(山口)この地域は脳卒中の診療体制は整っている方だとは思いますが、脳卒中の専門家がファーストタッチできてないケースは多いのではないかと思います。当院でも、脳卒中チームができるまでは、特に通常勤務帯以外では非専門医が救急外来で初療を行う場合が多く、非典型例では脳卒中に気づくのが難しいケースが時にありました。また、診断できたとしても診断までのスピードは確実に落ちますし、専門医への連絡はCTやMRIで確認が終わってからでしたので、どうしても治療の開始は遅れました。脳卒中は、治療が遅れれば遅れるほど、患者さんの脳細胞がどんどん失われ、tPAや血栓回収療法のチャンスが減るばかりでなく、治療成績も落ちてしまいます。だから脳卒中の診療をするためには、24時間365日専門家が院内に常駐し、脳卒中救急のファーストタッチを行う必要があります。また、万一、非専門医が診察した場合でも、いつでも気楽にコンサルトしてもらえるよう人間関係の構築に努め、即座にサポートできる体制でないと十分とはいえません。
(宮嵜)そうですね。我々脳卒中の専門家が常時携帯しているPHSに、救急隊から直接連絡が入る体制を整えたのは大きいですね。そうすることで、救急隊から連絡を受けた時点で、これは脳梗塞ではないかと思われる症例が増えてきました。そうなると、救急車が到着する前にある程度予測をして行動できます。例えばこういうケースがありました。救急隊から「60代で手足の麻痺があり」と神経内科医が電話を受けた時点で、「血栓回収療法」になるかもしれないと、MRI検査ができるように準備、患者さんが運ばれて迅速にMRIを撮影すると、予想どおり血管が詰まっている、すぐに血管内治療の専門医を呼んで、MRIの画像を再度確認し脳梗塞が確定、事前にカテーテル室にも連絡しているので、カテーテルをする準備完了、あとは血の固まりを溶かすお薬を投与しながら、神経内科医は家族に説明に入り、脳神経外科医はカテーテル室でカテーテル治療に専念します。ファーストタッチで脳卒中チームがPHSをとることによって、常に一歩先へ先へと治療を進めていくことができます。

神経難病の治療用で導入したロボットスーツ・HALの可能性
(山口)脳卒中はひとたび障害が完成してしまうと、治療で元に戻すことが難しいのが現状です。脳卒中になった方に対しては、障害が完成する前の急性期治療に力を入れておりますが、残念ながら障害が完成した患者さんに対しては、再発や進行を防ぐための予防や全身管理に全力を尽くしてきました。そして少しでも機能を回復させるため、入院直後から365日体制でリハビリを行ってきましたが、ロボットスーツ(HAL)を導入したことで、従来のリハビリにはない回復効果が期待できる治療を提供できる可能性がでてきました。神経難病の患者さんにHAL治療を用いたところ歩行の改善が証明され、平成28年4月から8つの神経難病の歩行機能の改善に、保険適応が認められました。我々の施設では平成28年10月から医療用HALを導入しましたが、実際に神経難病の患者さんに試したところ、明らかな歩行機能の改善がみられ、HALの有効性を実感しました。脳卒中に対してのHAL治療は現時点では保険適用はありませんが、脳卒中後遺症に有効性があるという報告もあり、実際に我々の症例でも試してみたところ、やはり歩行障害の回復に有用であるという感触が得られました。実は医療用HALの使用には、資格が認められた医師の判断が条件ですが、当院では私をはじめ資格を有する医師が数名おります。そしてHAL治療の資格がある医師が使用を許可すれば、保険適用外の症例であっても、保険算定ができない(患者さんに請求できない)だけで、HALを使用することは可能なのです。私は、HALを脳卒中の患者さんに用いれば、これまでのリハビリにはない機能回復効果が得られる可能性があると考えております。当院では2016年11月からHALが歩行障害のみられる急性期脳卒中患者さんに安全に使用できるかを検証する研究を、UMIN(大学病院医療情報ネットワーク)に登録したうえで開始しております。安全性が確認できたら、通常のリハビリと比較して本当にHAL治療が有効であるかを、急性期、亜急性期、回復期それぞれのステージで検証したいと考えております。もしそれが有効であると科学的に証明できれば、要介護度の軽減や入院期間の短縮にも繋がるかも知れません。要介護の最大の原因は脳卒中です。脳卒中を診療する医師として2025年問題に対する責任を感じており、その対策にもなりうる治療として、早急に検証しなければという思いがありました。また日本発の医療技術として、世界に輸出できれば国力のアップにも繋げていけるのではないかと期待を寄せています。
(宮嵜)当法人の特徴として、急性期病院の他、地域の回復期リハビリ病院としても役割を果たしています。関連施設も含めてリハビリのセラピストが総勢で約300名います。ここまでリハビリスタッフが多い法人は全国でも例がないと思います。それを生かし、治療当日の超急性期、翌日以降の急性期、その後の回復期、在宅まで円滑にリハビリテーションを行える体制をとっています。
最後にメッセージ
(宮嵜・山口)脳血管内治療やロボットスーツなど、先進的な治療をいち早く導入したり、24時間365日脳卒中に対し迅速な対応を実現するなど、当院のスタッフは「時を問わず、労をいとわず」ますます熱意を持って治療に臨んでいきます。これからもチーム医療で、地域の脳卒中医療を担っていきたいと思っております。